Hoy hablando con miniMatilda se me ocurrió escribir sobre esto. Está celebrando la semana de la ciencia coincidiendo con el día internacional de la mujer, y en su colegio les han organizado un par de charlas con investigadoras. Al volver a casa toda emocionada, me dice que las investigadoras trabajan mucho, y que nosotros «los pesados», ambos médicos, no investigamos. Así que no nos ha quedado más remedio que soltarle toda una chapa de que no sólo sí que investigamos, sino que creemos firmemente que hay que investigar. Así que lo siento por vosotros, pero allá os va.
La investigación es la madre de la ciencia, y no podemos obviar que la sanidad es una ciencia. Así que ahí va ya la primera razón de por qué investigar en geriatría.
Otra razón para investigar en geriatría es la que dice mi gran compi César “Flash” ¿Y por qué no?.
La razón principal de investigar en geriatría es que la geriatría se dedica a investigar en una población que es muy diferente, como es el grupo de las personas muy mayores. Población que en general se excluye de los estudios científicos “clásicos”.
Pero no es que hay que investigar, es que se investiga, y mucho. Cuando uno hace una sencilla búsqueda sobre los campos en los que se publica en pubmed, que es la base de datos de la biblioteca nacional de medicina estadounidense, ve cosas como esta. Que se investiga y mucho en geriatría.
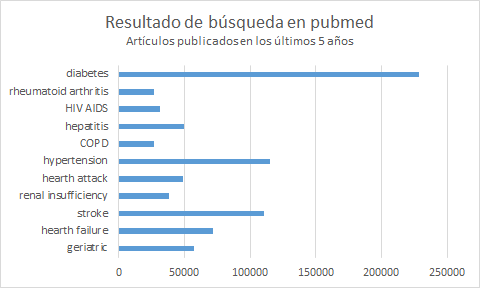
Y no creáis que para investigar se pueden estudiar cosas grandes, como algo que ver con la COVID, como nos pusimos a hacer en el CSAPG en la primera ola.
También se puede estudiar cosas que pueden parecer sencillas, pero que aportan mucho. Como es el número de respiraciones normal de una persona mayor que se ha estudiado en “mi” hospital, y en la que mi pareja tuvo la fortuna de participar (Leire 1-MiniMatilda 0). O sobre lo tan frecuente que es el dolor en las personas mayores, que algo más de la mitad de las personas dicen tener algo de dolor (Leire 2-MiniMatilda 0). O algo tan tonto e importante, como si preguntar a las personas mayores sobre si se van a caer predice una caída.
Pero no sólo en el CSAPG se investiga. Como lo muestra hospitales como la Paz o el Gregorio Marañón, que llevan tantos años mostrando la importancia de la ortogeriatría. O los estudios de fragilidad y sarcopenia realizados desde el Ramón y Cajal o los estudios poblaciones hechos en Albacete con su gran estudio FRADEA. Sin olvidar todo el trabajo sobre paliativos realizado en VIC. O sobre el delirium entre otras cosas del Pere Virgili. Sin olvidar los estudios sobre algo tan de «investigación» como es el estrés oxidativo hechos en Oviedo. Pero no sólo se investigó en «clásicos», también se investiga la utilidad de nuevos recursos asistenciales, como es la geriatría de enlace. Incluso hay estudios por venir como el estudio en Toledo sobre el envejecimiento vascular.
Y no penséis que se publican en «revistillas». Hay ejemplos de publicaciones Km 0 en grandes revistas como el BMJ sobre algo tan importante como es mostrar que el trabajo de geriatría en hospitales funciona requetebien, o en el JAMA sobre la gran importancia del ejercicio dentro de los hospitales lo antes posible para prevenir la discapacidad iatrogénica nosocomial.
Y no penséis que sólo hay que estar en grandes hospitales, o con formación MIR, para hacer investigación. La investigación es cosa de todos los sanitarios, no sólo de hospitales y médicos, como bien se puede ver con el más del millón de artículos relacionado con enfermería que hay en pubmed.
Así que sí, aquí se investiga y mucho. Siento por los equipos que no he puesto, pero es imposible poner a todos, así que pido disculpas por adelantado.
Y yo mucho hablar de lo que hacen los demás, pero como decía el gran Umbral, todo lo anterior es una excusa para venir a hablar de mi libro.
Y es que estoy totalmente orgulloso que después de mucho tiempo, esto del blog “come” mucho tiempo, por fin me he puesto también a investigar con la ayuda inestimable de César “Flash” y mi superenfermeraamiga Mari Carmen Giménez, y la “R terremoto”, y hemos podido publicar un pequeño artículo, pero que es muy importante para mi. Y es si los usuarios sanitarios consideran a las barandillas como sujeción. Los que siguen este blog, verán que alguna vez ya he sacado esto en alguna ocasión. Es más, una de las entradas “más famosas” de este blog es una que habla de las sujeciones y como evitarlas. Es más, gracias a esta entrada es como me planteé la pregunta que intentamos responder.
Y cuál es la conclusión de este pequeño estudio, es que las personas SÍ que consideran que una barandilla es una sujeción. El 65,33% de un total de 158 personas entrevistadas, consideró que la barandilla SÍ es una sujeción física, siendo mayor la proporción si la pregunta lo hacíamos a los familiares de una persona con deterioro cognitivo o síndrome confusional.
Puede ser una investigación que creéis poco importante. Pero si esto se repite en otro estudio que empezaremos a hacer dentro de poco, si nos deja la COVID, ya nos obliga a cambiar no sólo la forma de trabajar, sino los protocolos internos del hospital. Así que sí, investigar hace que las cosas cambien.
¿Y es fácil investigar?. No voy a mentir que no. Para eso hay que formarse y tener tiempo. Pero es instructivo, y sobretodo sirve para mejorar como profesionales, y hace mejorar a las personas con las que estamos.
Y es que como dice mi coR y jefe de investigación del CSAPG, el doctor Rodríguez Molinero, lo único que se necesita para investigar es hacerte una pregunta que creas importante responder que nadie se haya hecho. Y que creas que puedas llegar a responder con los medios que manejas. Y si no toca buscarlos, pero eso ya es otro tema.
Bibliografía
PD: tenía pensado otro nombre para la entrada, pero “investiga, que algo queda” ya está cogido y no quiero que se me acuse de plagiar. Por cierto si no conocéis esta propuesta, ya sabéis, empezad a seguirla por twitter o telegram. Es un canal que aporta semanalmente noticias sobre herramientas muy útiles para la investigación.






















 Mientras los gobiernos deciden cómo y cuándo llevar a cabo un toque de queda, los centros sanitarios ya han cerrado sus puertas. Y con ello el
Mientras los gobiernos deciden cómo y cuándo llevar a cabo un toque de queda, los centros sanitarios ya han cerrado sus puertas. Y con ello el 



