María era una paciente con Alzheimer… Su marido estaba con ella todos los días en el hospital…. No faltaba ninguno… Le ayudaba a comer, le sostenía la mano… Le escuchaba todo lo que decía… y todo lo que no. Y todos los días ponía sus boleros favoritos en un pequeño reproductor de música, los que ellos solían bailar… María a veces estaba en otro mundo, pero su marido era capaz de transportarse a un mundo diferente cada día con ella, con un bolero diferente… Un día María estaba un poco agitada… Al parecer tampoco había pasado buena noche… y se quería ir del hospital… Quería hacer la maleta, pero no podía sola… Juntos empezaron una maleta imaginaria con su bolero favorito de fondo: “pon el gorro” (y su marido lo ponía), “pon los calcetines”, “y sobre todo, no te olvides del cacharrito de la música”… Y así terminaron la maleta imaginaria para un viaje juntos, otro más en la vida, bailando su bolero eterno.
El término «medicina» tiene su origen etimológico en griego “mederi”, que significa “el que se preocupa de, el que tiene alguien a su cuidado”. Cuidar, curar, el «arte» de preocuparse por el otro. El arte, en general, tiene un rol terapéutico cada día más reconocido, y también se preocupa por el otro, con creaciones que lo ayudan a mejorar en el sentido más profundo. (1) La música, además de ser el arte más directo, es un lenguaje universal y familiar; que funciona a un nivel no verbal y ayuda a abrir nuevos canales de comunicación, especialmente en aquellos casos en que las funciones expresivas y de lenguaje se encuentran deterioradas o bloqueadas.
Además, la música constituye una experiencia agradable y positiva, que afecta de una manera global a todas las áreas del ser humano: área física, el ritmo de la música por empatía afecta e influye en todos nuestros ritmos corporales; área afectiva, puede despertar, evocar, fortalecer y desarrollar cualquier emoción o sentimiento; y a nivel cognitivo y social, mejorando nuestras habilidades y relaciones interpersonales.
Por ello, la terapia con música posee unas características innatas para el mantenimiento, restablecimiento y promoción de la salud. (2)
En los últimos años, está cobrando más importancia el efecto de la música y las artes sobre la salud, por lo que la OMS en 2019 publicó un informe que sintetiza la evidencia al respecto a nivel internacional: “What is the evidence on the role of the arts in improving health
and well-being?”, donde se plantea un modelo lógico que vincula las artes con la salud. No ha sido hasta hace unas décadas cuando han empezado a estudiarse sus efectos beneficiosos en la salud física y mental, tomando importancia el binomio Música y Medicina.
Su unión origina una disciplina profesional que se ha denominado Musicoterapia, y que constituye una de las terapias complementarias recomendadas por la Organización Mundial de la Salud (OMS).
Por ello, se está considerando su uso tanto en la promoción de la salud, como en el tratamiento de diversas condiciones, como en los pacientes con deterioro cognitivo o demencia, especialmente en enfermedad de Alzheimer. (3)
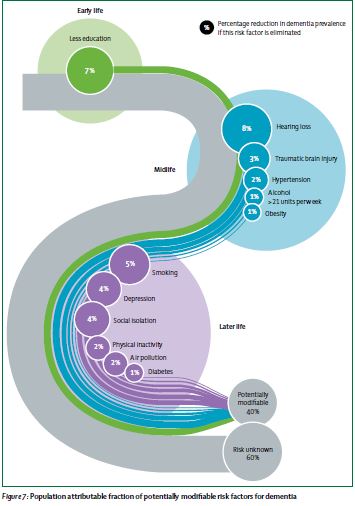
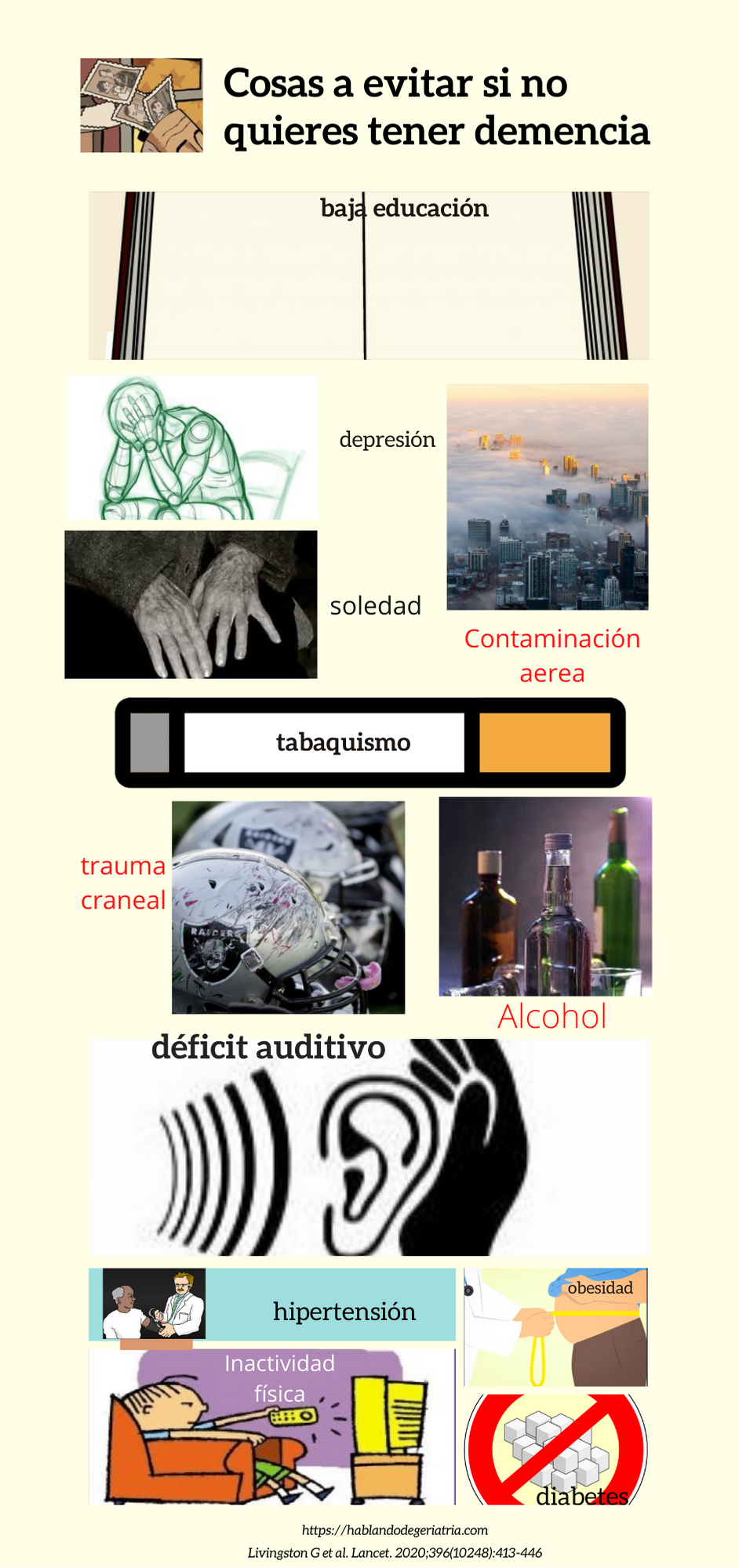
La Enfermedad de Alzheimer (EA) es la principal causa de demencia y afecta a millones de personas mayores en todo el mundo. Se trata de una enfermedad neurodegenerativa, en la que los síntomas más habituales son deterioro cognitivo, desorientación temporo-espacial, dificultad para la expresión, así como alteraciones neuropsicológicas, lo cual condiciona una afectación en la funcionalidad del paciente.
Sin embargo, todavía no disponemos de tratamiento curativo, siendo las terapias farmacológicas actuales usadas para el manejo clínico de la patología asociada y prevenir el deterioro cognitivo, no para revertirlo, sin alcanzar la eficacia clínica deseable. Por ello, las terapias no farmacológicas han recibido una mayor atención para tratar la demencia. (4)
En un estudio publicado en 2020 en Estados Unidos, se usó un programa de intervención no farmacológica basado en la atención social multicomponente en la comunidad para pacientes con EA, buscando facilitar la implementación de intervenciones no farmacológicas, la socialización gradual y brindar apoyo a los cuidadores y la educación comunitaria. Las intervenciones no farmacológicas incluyeron una combinación de musicoterapia, arteterapia, terapia de reminiscencia, terapia de conversación, orientación de la realidad, entrenamiento cognitivo, terapia de olores, terapia alimentaria, estimulación sensorial, terapia de jardín y fisioterapia. Se observaron mejoras en las puntuaciones de la Escala de Depresión Geriátrica y del Mini Examen del Estado Mental del paciente en asociación con una mayor participación social en la comunidad. Este programa comunitario descrito en este informe, permitió a pacientes socialmente aislados con EA totalmente aislados reducir su aislamiento social con una mejora asociada en su estado de ánimo y la detención en la progresión del deterioro cognitivo; educar a la comunidad era una parte esencial de la reintegración del paciente al entorno social; reducir el aislamiento social y aumentar la participación de la comunidad fueron esenciales para mantener la independencia de la paciente en su propio hogar. (5)
Por otro lado, recientemente se publicó un estudio en la revista Journal of Alzheimer Disease, que exploraba los efectos de la musicoterapia en la función cognitiva y el bienestar mental de los pacientes con EA. Participaron un total de 298 pacientes con EA con demencia leve, moderada o grave. Los participantes con cada grado de gravedad se dividieron aleatoriamente en tres grupos, que eran un grupo de canto, un grupo de lectura de letras y un grupo de control.
Estos tres grupos recibieron diferentes intervenciones durante tres meses. Todos los participantes se sometieron a una serie de pruebas sobre funciones cognitivas, síntomas neuropsicológicos y actividades de la vida diaria al inicio, a los tres meses y a los seis meses. El análisis mostró que la musicoterapia es más eficaz para mejorar la memoria y la capacidad del lenguaje en pacientes con EA leve y reducir los síntomas psiquiátricos y la angustia del cuidador en pacientes con EA moderada o grave. Además, puede proporcionar a la persona con demencia, así como a los cuidadores, una oportunidad para expresar sus pensamientos y sentimientos, reduciendo así su malestar emocional. (6)
En conclusión, a pesar de que se sigue necesitando mayor evidencia científica y regulación en su aplicación práctica, cada vez se reconoce más que la Musicoterapia puede considerarse un área prometedora como intervención segura, bien tolerada y eficaz para estos pacientes, suponiendo una herramienta terapéutica no farmacológica, no invasiva y de bajo coste, cuya aplicación es factible en casi todos los ambientes hospitalarios y extrahospitalarios. Además, no sólo contribuye a lograr mayor calidad de vida y bienestar en los pacientes, sino que permite acompañarlos en todo el proceso de enfermedad, funcionando como medio de interacción entre los familiares, el personal sanitario y el paciente, como en el caso de “María”.
(7) (8)
Que sigan sonando boleros, por favor. ¡Música maestro!

Silvia Bellés Andreu, R2 Hospital Clinic de Barcelona
Eugenia Cuenca Miguel, R2 Consorci Sanitari Alt Penedes i Garraf
BIBLIOGRAFÍA.
1- Facchini M, Ruini C. The role of music therapy in the treatment of children with
cancer: A systematic review of literature. Complement Ther Clin Pract [Internet].
2021;42(December 2020):101289. Disponible en:
https://doi.org/10.1016/j.ctcp.2020.101289
2- Cadarso IA. La musicoterapia , una vía de expresión global. 2015;10:175-81.
3- Daisy Fancourt, Saoirse Finn. What is the evidence on the role of the arts in
improving health and well-being? A scoping review. 2019
4- Scheltens P, De Strooper B, Kivipelto M, Holstege H, Chételat G, Teunissen CE, et al.
Alzheimer’s disease. Lancet. 2021;397(10284):1577-90.
5- Zara Quail et al., «Management of cognitive decline in Alzheimer’s disease using a nonpharmacological
intervention program: A case report», Medicine (United States) 99, n.o
21 (2020): E20128, https://doi.org/10.1097/MD.0000000000020128.
6- Lyu J, Zhang J, Mu H, Li W, Champ M, Xiong Q, et al. The Effects of Music Therapy on
Cognition, Psychiatric Symptoms, and Activities of Daily Living in Patients with
Alzheimer’s Disease. J Alzheimers Dis. 2018;64(4):1347-58.
7- Laura Cristina Popa et al., «Impact of alzheimer’s dementia on caregivers and quality
improvement through art and music therapy», Healthcare (Switzerland) 9, n.o 6 (2021):
1-12, https://doi.org/10.3390/healthcare9060698.
8- Popa LC, Manea MC, Velcea D, Șalapa I, Manea M, Ciobanu AM. Impact of alzheimer’s
dementia on caregivers and quality improvement through art and music therapy.
Healthc. 2021;9(6):1-12