La semana pasada os preguntábamos qué haces para ayudar a dormir en el hospital.
Pero el sueño no sólo es un problema cuando alguien está ingresado. Sino que es una de las causas de consulta más habituales. Y es que la falta de sueño, quizás no sea una enfermedad, pero es algo que se vive muy mal. Es más, seguro que a más de uno os sonará esta pregunta: «¿Qué me tomo para dormir?».
Sí que el sueño puede verse afectado por múltiples entidades, como las alteraciones de la respiración, como son los ronquidos o las apneas, la respiración desordenada durante el sueño (SDB); los trastornos del sueño-vigilia (fase avanzada del sueño) y los trastornos del movimiento (síndrome de piernas inquietas), entre muchos.
Pero hoy nos vamos a centrar exclusivamente en el insomnio, que ya por sí misma es complicado.

Una persona a medida que crece necesita dormir menos. O dicho de otra forma más gráfica, de niño o joven uno puede llegar a dormir hasta 10 horas. Sin embargo al hacerse mayor lo normal es dormir entre unas 7 u 8 horas y media al día. Este tiempo suele permanecer constante a lo largo del tiempo, aunque no lo creas. Y es que no te olvides al contar el tiempo de sueño, en contar la duración de la famosa cabezadita de mediodía, que con la edad se va alargando.
Con la edad también cambia la estructura del sueño, las famosas fases REM y No-REM. Estas fases cambian curiosamente según el género. En los varones hay más disminución de la fase No-REM, y en las mujeres de la fase REM.
Además con la edad se disminuye la eficiencia del sueño, es decir necesitas estar más tiempo en la cama para dormir el mismo tiempo. Sin embargo hay una ventaja con la edad, la falta de sueño pesa menos. No todo van a ser desventajas.
Pero qué es el insomnio.
Pues según la International Classification of Sleep Disorders de la American Academy of Sleep Medicine, el insomnio es la dificultad persistente en el inicio, en la duración, en el mantenimiento o en la calidad del sueño, que ocurre a pesar de tener unas adecuadas circunstancias para dormir, produciendo un deterioro diurno. Sin embargo en la clasificación DSM-V es la insatisfacción, o sensación subjetiva, con la cantidad o la calidad de sueño, ya sea por dificultad al inicio, en el mantenimiento o por producirse despertares tempranos. Este problema causa una angustia clínica o un deterioro significativo. Se produce al menos 3 noches por semana durante 3 meses. Todo ello a pesar de unas buenas condiciones para dormir.
Ser padres recientemente, ser cuidadores o trabajadores de noche, ¿contarían para definir insomnio?. Según la definición no.
Este insomnio tiene una gran variabilidad dependiendo de donde se ha medido. Desde el 36% en España (López-Torres et al), el 6% en Taiwan, el 10% en China, o el 60% en Turquía. No me digáis por qué. Lo más seguro sea por como se ha medido este insomnio.
Otra cosa es lo que sucede con la alteración del sueño que sufren habitualmente las personas con demencia, que a veces suelen despertarse, Y LEVANTARSE, hasta cinco veces por noche.
Cómo se trata
En cuanto al tratamiento, como siempre, hay QUE EMPEZAR POR EL TRATAMIENTO NO FARMACOLÓGICO.
Y lo primero es usar la cama para lo que sirve, para dormir o para el sexo, como bien dice Yaremchuk. No olvidemos que los mayores también tiene sexo.

Después ya viene todo lo demás, por ejemplo revisar la farmacología.
Y es quizás algún fármaco puede estar ayudando a no dormir. El clásico ejemplo, el de la furosemida (seguril®) que depende la hora a la que te la tomes puede favorecer que te levantes para orinar. O los betabloqueantes, como el atenolol o el propranolol, que pueden producir insomnio o despertares precoces. O algunas veces los propios antidepresivos pueden afectar al sueño al disminuir la fase REM.
Lo siguiente es crear una serie de rutinas que te irán muy bien. La que por muy típica y tópica es difícil de realizar, es evitar las siestas, o que sean como mucho de media hora. Otras buenas acciones para ayudar al sueño es tener la costumbre de acostarte y levantarte a la misma hora; evitar el café, el alcohol, las comilonas o el ir sin cenar a dormir; evita beber mucho antes de acostarte. Pero sobretodo haz ejercicio físico regularmente. Lo del ejercicio es de lo más eficiente, al aumentar la temperatura corporal, con lo que puede ayudar a iniciar y mantener el sueño, pero también produce relajación. Eso sí no lo hagas unas 3 horas antes de ir a dormir.
En resumidas cuentas conoce, aprende y haz, lo que se conoce como medidas de higiene del sueño.

Tratamiento farmacológico
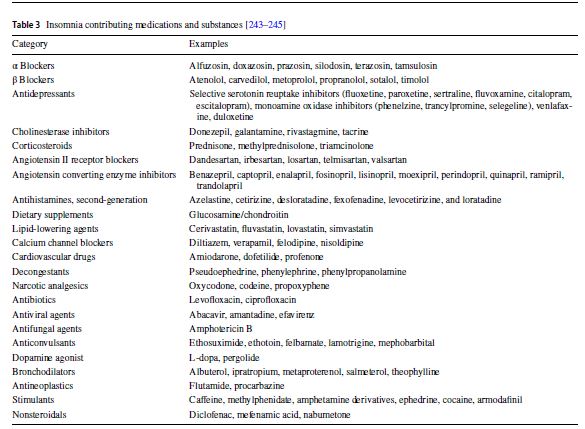
Hay muchos tipos de medicamentos como podéis ver, o al menos intuir en las siguientes tablas.
Tablas tomadas de la guía del insomnio de la FFOMC.
Y cuáles son los más usados, pues como todos sabréis son las benzodiacepinas (lorazepam, lormetazepam,flumazepam, diazepam…). Es más, el consumo de benzodiacepinas se ha multiplicado por diez en los últimos años. Y es que en España el consumo de benzodiacepinas es muy superior al de muchos países europeos.

Y por qué el intentar evitar su uso. Porque se sabe que las benzodiacepinas, al igual que otros hipnóticos, como los llamado hipnóticos Z (zolpidem, zoplicona) producen múltiples efectos adversos, sobretodo caídas con las consecuentes fracturas de cadera, o problemas relacionados con la memoria.
Es más, las benzodiacepinas son uno de los medicamentos que se recomienda no pautar según las dos guías de prescripción inadecuada más importantes, como son las recomendaciones Beers o las recomendaciones STOPP-START. Y esto es porque se ha visto en una revisión del 2005, que el número de personas mayores de 60 años con efectos secundarios negativos es más del doble de los que los que «aprovechan» los efectos positivos de estos fármacos.
En cuanto a otros fármacos hipnóticos «puros» como los antihistamínicos difenhidramina y doxilamina, su uso en mayores, como nos recuerda la guía clínica del insomnio de la SEGG, tampoco es recomendable, por los efectos anticolinérgicos, que producen retención de orina, delirio o estreñimiento entre otras cosas.
Y en cuanto al resto de medicaciones que no son hipnóticos puros, pues como comprenderéis tampoco son muy recomendables. Si los fármacos específicos no son muy aconsejables, entonces los que «producen sueño» sin ser buscado pues lo mismo.
Esto es el caso del antidepresivo trazodona, en el que se produce tolerancia tras la primera semana, y también produce efectos secundarios, como naúseas, visión borrosa o cefalea entre otros.
Otro antidepresivo es la mirtazapina, que tiene un efecto hipnótico por sus propiedades antihistamínicas. Su duración es muy larga, entre 24-48 horas, por lo que puede provocar somnolencia en la mañana. Eso sí, su uso está claramente recomendado a baja dosis en el caso de depresión e insomnio.
Otro antidepresivo usado, tricíclico, es la doxepina. Su uso como hipnótico está demostrado a dosis de 3-6mg. Pero en España la menor dosis comercializada es la de 25mg. Así que dominan otros efectos como los anticolinérgicos, que en los mayores son muy mal tolerados como comentamos antes con los antihistamínicos difenhidramina.
Y qué pasa con el «fármaco de moda» para el insomnio, como es la melatonina. Pues en Europa está aprobado el uso de melatonina 2mg (no los suplementos que se venden como tal), como viene recogido en las guías de la FFOMC y de la SEGG. Y no sólo está aprobado, sino que se recomienda como primera linea farmacológica en mayores por sus bajos efectos secundarios, siendo su máximo uso recomendado de 13 semanas. Pero en Estados Unidos, la FDA no lo tiene incluído como fármaco, y sí como suplemento. Eso sí, es el «fármaco» que la FDA y también la cochrane (que es una especie de Sanctasanctórum de la sanidad) recomiendan para el jet lag. Con otro fármaco que actúa sobre el receptor de la melatonina, como es el ramelteon 8mg, pasa al revés. En Estados Unidos está aprobado, y aquí en Europa no.
Y si finalmente empiezas a probar con un fármaco «hipnótico» que hay que hacer. Pues tomarlo el menor tiempo posible, ya que las recomendaciones es de no pasar de cuatro-seis semanas de tratamiento (con excepción de la melatonina que es 13 semanas). Pero cuántos mayores conocéis con alguna «benzo» de por vida. Yo muchos. Y es que una vez iniciados, es difícil retirarlos. Aunque también hay formas de intentar retirarlos.
Como os decía al principio, el insomnio es complicado. Así que como resumen: intentad no usar fármacos, y si los usáis, que sea el menor tiempo posible. Pero sobretodo cread rutinas del sueño saludables, entre ellas HACER EJERCICIO.
Y si necesitáis alguna otra cosa para dormir, pues nada como una buena canción de cuna. (Y así empiezo con una de las novedades-plagio de este año.)


1 comentario en “Qué me tomo para dormir”